はじめに
急変とは患者の状態が急激に悪化し、患者の生命に関わる危機的状況に陥っていることを示します。
私も初めて急変に立ち会ったときは何をしたらいいのか分からなかったです。
しかしあらかじめ急変対応を理解しておくことで少しでも落ち着いて対応することはできると思います。
この記事では急変時の基本的な流れを整理していきます。
急変とはどのような状態か
実際に遭遇する急変としては心肺停止、ショック、意識障害、痙攣、致死的不整脈などが挙げられます。
このような急変に気づくためにはバイタルサインの変化も重要ですが、「いつもと表情、顔色が違うな」「呼吸が苦しそうだな」など患者の普段との違いに“気づく“ことが大切です。
急変時に最も大切な考え方
まずはその場から離れず応援を呼ぶことが大切です。ナースコールを押す、大声で応援を呼ぶなどしましょう。
仮に急変でなかったとしても応援を呼んだことは決して間違いではありません。むしろ早めに応援を呼ぶことが救命につながります。
急変を発見した最初の30秒の動き
急変が疑われた場合、最初の30秒の対応が重要です。

この最初の30秒で「意識」「呼吸」「循環」を大まかに把握することが重要です。
急変の「前ぶれサイン」とは
急変が起きる前には「前ぶれサイン」がみられることがあります。そのサインはバイタルサインでみられることがあります。
・自覚症状の変化
・意識レベルの低下
・血圧の変化
・脈拍数の変化
・心電図波形の変化
・呼吸回数の変化
・体温の変化
・皮膚状態の変化 など
また乳酸値の上昇なども前ぶれサインの一つです。
急変時にありがちな失敗
【判断に迷いその場を離れてしまう】
急変時や異常を疑う場面では「本当に異常なのか」を判断しようとして、その場で考え込んでしまうことがあります。
私自身も、心電図波形を見た際にこれは異常な波形なのか判断できず、確認のためにその場を数十秒ほど離れてしまった経験があります。
しかし、急変が疑われる場面では、患者のそばを離れずに状態を観察しながら、異常かどうかをアセスメントすることが重要です。
判断に迷った場合には、その場を離れて考え込まず、患者の状態を継続して観察しながら早めに周囲へ相談することが重要だと学びました。
異常かどうか確信が持てない場合でも「迷った時点で相談する」という姿勢を持つことが、安全な対応につながると感じています。
急変対応の基本的な流れ
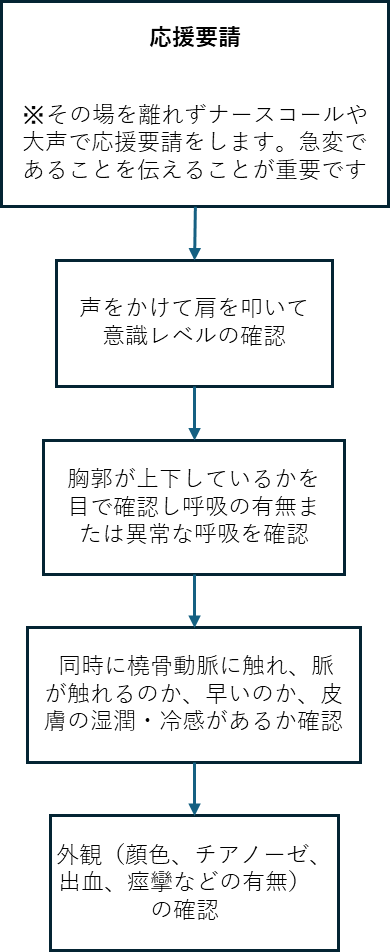
これらをパッと評価します。
BLS・ACLS
呼吸をしていない、脈が触れない、意識消失している場合には直ちに応援要請し、BLS(一次救命処置)を行います。即座に胸骨圧迫を開始し応援が来るのを待ちます。
呼吸や脈が確認できない場合には、躊躇わずに胸骨圧迫を開始することが重要です。
胸骨圧迫は強く・早く・絶え間なく行うことが重要です。
また胸骨圧迫は、胸が約5〜6cm沈む程度の強さで、1分間に100〜120回の速さで行います。圧迫のたびに胸がしっかり元の位置まで戻るように意識することが重要です。
応援が来たら医師への連絡、救急コール、救急カート・除細動器の手配を依頼します。
医師や蘇生チームが来たらACLS( 二次救命処置)の流れに乗ることがあります。
BLS・ICLS・ACLSなどは講習があります。私もそれぞれ講習を受講しています。受講費用、テキスト代金が高額に感じると思いますが、受けておくと急変時の流れが把握できて自信をもって実際の対応ができると思うのでオススメしておきます。
※ 急変時には、可能な範囲で標準予防策(スタンダードプリコーション)を行い、自分も患者も感染から守りましょう。
急変時に意識したい優先順位
心停止、呼吸停止、意識消失、痙攣などの超緊急でなければ、急変の原因を把握するための一時評価を行います。
一時評価ではABCDEアプローチに沿って評価します。

まとめ
急変時には
・その場を離れず応援を呼ぶ
・判断に迷った時点で先輩・上司に相談する
・呼吸と循環を優先して評価する
ことが重要です。
急変時は迅速な対応が重要ですが、同時に「なぜ状態が悪化しているのか」を評価することも大切です。
血液ガスは、呼吸・循環・代謝の異常を客観的に評価できる重要な指標になります。
▶ 血液ガスの読み方はこちら

参考文献
1)ここが知りたかった!急変対応Q&A
2)改訂第2版 救急初療看護に活かす フィジカルアセスメント
3)外傷初期看護ガイドライン:JNTEC
4)二次救命処置 プロバイダーマニュアル:AHA



コメント